Enfermedades de la Columna Vertebral
En Ortho Spine Center, ofrecemos diagnóstico y tratamiento para una amplia gama de afecciones de la columna vertebral.
En Ortho Spine Center, ofrecemos diagnóstico y tratamiento para una amplia gama de afecciones de la columna vertebral, incluyendo:
- Hernia de disco cervical
- Hernia de disco lumbar
- Estenosis del canal lumbar
- Dolor radicular (dolor de origen nervioso)
- Espondilolistesis
- Fractura de vértebras
- Escoliosis
- Sacroileítis
- Cervicalgia
- Dorsalgia
- Lumbalgia
- Dolor discogénico
- Dolor facetario
Detalle de Enfermedades Comunes de la Columna Vertebral
A continuación, se describen algunas de las condiciones más frecuentes que abordamos:
Hernia de Disco Cervical
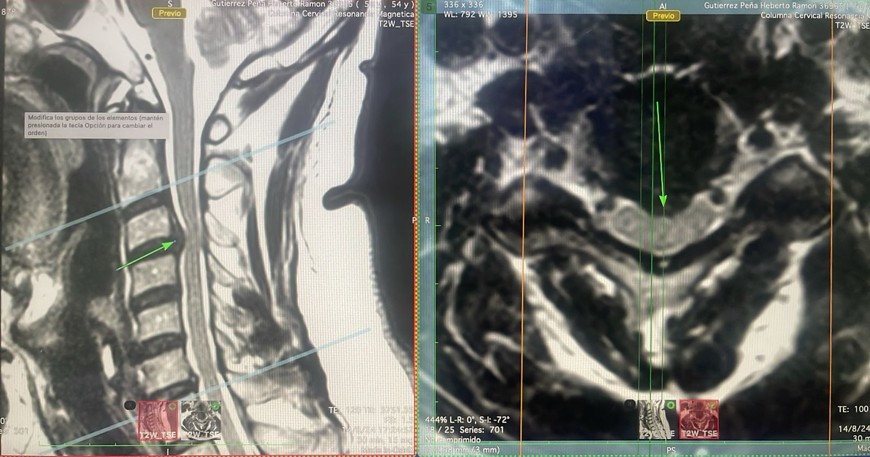
¿Qué es? La hernia de disco cervical ocurre cuando un disco intervertebral en la región del cuello se degenera y su contenido interno (núcleo pulposo) se sale a través de una ruptura en su capa externa (anillo fibroso). Este material extruido puede presionar una raíz nerviosa cervical o incluso la médula espinal, causando diversos síntomas.
Síntomas: El síntoma principal es el dolor, cuya localización y características varían según la vértebra y la raíz nerviosa afectada:
- Entre C4 y C5: Dolor que suele irradiarse a los hombros.
- Entre C5 y C6: Posible debilidad en el bíceps, dolor y adormecimiento en el área cercana al pulgar.
- Entre C6 y C7: Entumecimiento y dolor en el dedo medio del brazo.
- Entre C7 y T1: Dolor que se irradia hacia el cuarto y quinto dedo, lo que puede dificultar el agarre de objetos.
¿Qué la ocasiona? En la mayoría de los casos, la hernia de disco cervical se produce por un desgaste natural relacionado con la edad (degeneración discal). Con el envejecimiento, los discos pierden flexibilidad y son más propensos a desgarrarse. Las vértebras cervicales soportan tensiones continuas y están sometidas a estrés, lo que puede llevar a rigidez, dolor y forzar las estructuras musculares y osteoligamentosas al cargar pesos de forma inadecuada. Las lesiones en esta zona son frecuentes y pueden variar desde una contractura muscular hasta hernias discales u osteofitos artrósicos que comprimen la médula espinal o los nervios.
Existen también factores de riesgo para desarrollar una hernia discal cervical:
- Genética: Predisposición hereditaria.
- Actividad Laboral: Trabajos que requieren esfuerzos físicos exigentes aumentan el riesgo.
- Exceso de Peso Corporal: Puede sobrecargar los discos, contribuyendo a su degeneración.
- Tabaquismo: Reduce el suministro de oxígeno al disco, favoreciendo su deterioro.
- Traumatismos: Aunque menos común, un golpe o caída puede causar una hernia de disco cervical.
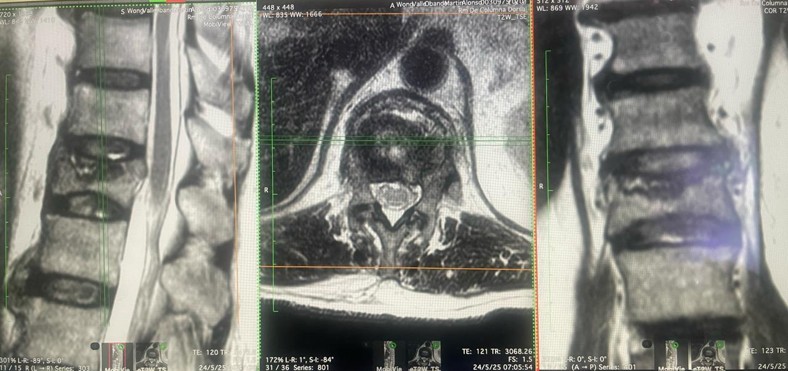
¿Cómo diagnosticarla? A través de exámenes de imagen como Resonancia Magnética Nuclear (RMN) es la más utilizada y efectiva para el diagnóstico de la hernia de disco cervical, ofrece imágenes de alta resolución de las partes blandas (disco, hernia, nervios). La Tomografía Computarizada (TC) también puede ser útil para evaluar la parte ósea. Los estudios radiográficos de proyección dinámica son importantes para valorar la estabilidad del segmento afectado (espondilolistesis).
Tratamiento: Inicialmente, el tratamiento conservador incluye analgésicos, antiinflamatorios, relajantes musculares y fármacos neurolépticos. Estos deben combinarse con fisioterapia, ejercicio y cambios en hábitos diarios perjudiciales (como levantar objetos pesados o mantener malas posturas). Si tras uno o dos meses no se obtienen resultados o los síntomas empeoran, en Ortho Spine Center valoramos otros procedimientos de mínima invasión o quirúrgicos para reducir los episodios de dolor.
Las recomendaciones generales de prevención incluyen cuidar los hábitos posturales, realizar ejercicio para fortalecer los músculos, mantener un peso saludable y evitar el tabaco, lo que también contribuye a la salud general.
Hernia Lumbar
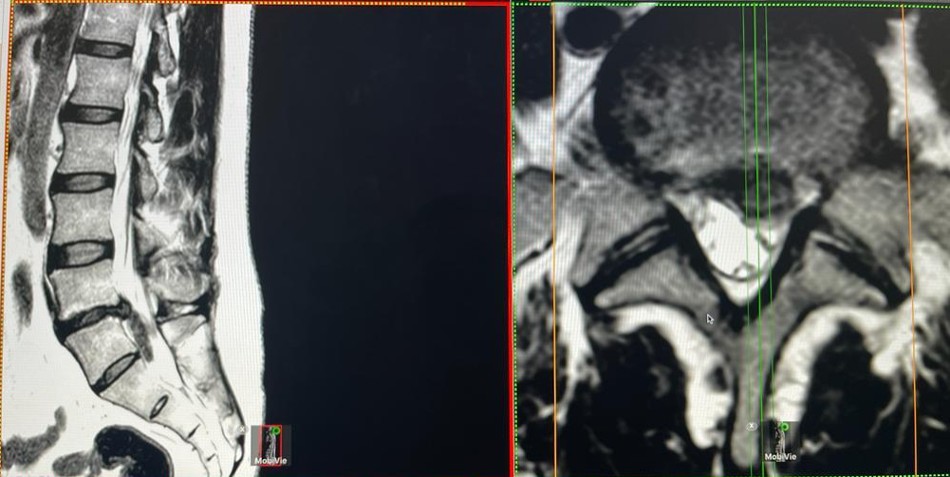
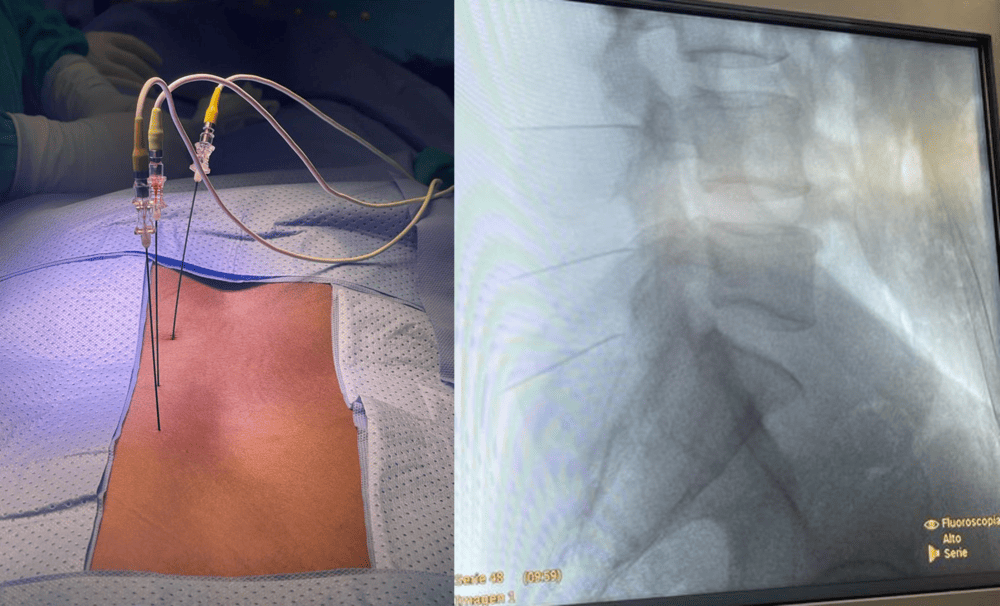
¿Qué es? Una hernia de disco lumbar se produce cuando un disco intervertebral degenerado en la parte baja de la espalda se rompe y su contenido se sale de sus límites habituales. Generalmente, es el núcleo pulposo (la parte más interna y blanda del disco) el que extruye material a través de una rasgadura en el anillo fibroso externo. La ubicación y el tamaño del defecto en el anillo, así como el volumen del material expulsado, determinarán los síntomas. Una hernia discal lumbar puede ser asintomática, causar solo dolor lumbar o, si comprime las raíces nerviosas, provocar dolor, debilidad o entumecimiento en las piernas o los glúteos.
Causas: La causa más común es el desgaste natural del disco (degeneración discal), que hace que los discos pierden flexibilidad con la edad y sean más propensos a dañarse. La zona lumbar soporta continuamente el peso del cuerpo, lo que puede generar dolor debido a malas posturas, movimientos o carga inadecuada de peso. Las lesiones en esta área son muy frecuentes.
Las causas concretas no siempre se conocen, ya que pueden ser resultado de una combinación de factores. No obstante, en la mayoría de los casos se deben a malos hábitos posturales. También existen factores de riesgo:
- Predisposición genética.
- Actividad laboral: Esfuerzos físicos y movimientos exigentes aumentan el riesgo.
- Sobrepeso y obesidad: Sobrecarga los discos, especialmente en la zona lumbar, contribuyendo a su degeneración.
- Tabaquismo: Reduce el suministro de oxígeno al disco, favoreciendo su deterioro.
- Accidentes, golpes o caídas: Aunque menos frecuentes, pueden ser una causa.
Síntomas:
- Dolor en los glúteos, las piernas o el pie: Suele aparecer con ciertos movimientos o posturas y mejora con el reposo. Si la compresión es severa, el dolor puede persistir incluso en reposo. La localización del dolor varía según la raíz nerviosa afectada.
- Debilidad: Los músculos cercanos a la hernia pueden debilitarse, causando problemas de movimiento como tropiezos o desequilibrio. Una debilidad aguda con imposibilidad de mover el pie o la pierna es una urgencia médica.
- Hormigueo: Puede provocar entumecimiento u hormigueo que se irradia desde los nervios afectados hacia las extremidades inferiores (piernas).
Diagnóstico: La Resonancia Magnética (RM) es de elección para el diagnóstico de la hernia de disco lumbar, se identifica la hernia, características y nivel de compresión de la raíz nerviosa. La Tomografía Computarizada (TC) también puede ser útil, aunque su imagen no es tan nítida para las partes blandas.
Es crucial destacar que muchas hernias discales detectadas en pruebas de imagen son asintomáticas, muchos dolores lumbares y ciáticos no se originan en hernias. Por ello, la valoración de un especialista es indispensable para determinar si los síntomas del paciente corresponden a lo observado en la imagen y, en caso de múltiples hernias, identificar cuál es la causante del problema.
Tratamiento: Cada uno individualizado a las características de cada paciente y la sintomatología. Los tratamientos se dividen en tres grupos:
- Contención: Aplicados inicialmente para aliviar el dolor, incluye fármacos que se pueden combinar con fisioterapia y ejercicio.
- Rehabilitación: la mayoría de los casos requieren tratamientos de rehabilitación muscular y nerviosa, así como reeducación postural, ya sea como tratamiento único o complementario. En Ortho Spine Center, nuestros fisioterapeutas expertos en problemas de columna ofrecen un tratamiento personalizado, evitando enfoques pasivos estándar y considerando la edad, actividad diaria y requerimientos del paciente para una vida normal.
- Prevención: Medidas como cuidar la postura, fortalecer los músculos, mantener un peso saludable y evitar el tabaco son muy efectivas. La mayoría de las hernias discales de nueva aparición pueden tratarse de forma conservadora, incluyendo la enseñanza de métodos de prevención y correcciones posturales para evitar recaídas. Es clave cambiar hábitos perjudiciales como levantar objetos pesados o mantener malas posturas.
Si los métodos conservadores no funcionan en el tiempo esperado, en Ortho Spine Center valoramos otros procedimientos intervencionistas de mínima invasión, como bloqueos, infiltraciones, rizólisis facetaria por radiofrecuencia (pulsada o térmica). Estos procedimientos se realizan en quirófano con anestesia local y sin ingreso hospitalario. A veces son el único tratamiento necesario; otras veces, un paso previo a la cirugía.
Cirugía de Hernia Discal Lumbar:
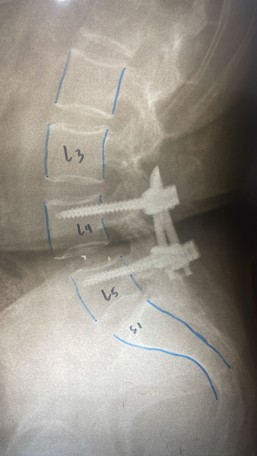
Se propone el tratamiento quirúrgico cuando no hay mejoras con los tratamientos conservadores, o cuando la severidad del dolor o la afectación de la fuerza muscular no permiten esperar por riesgo de secuelas. Siempre que sea posible, se busca resolver la compresión nerviosa de la forma menos invasiva. En la mayoría de los casos, se opta por la microdiscectomía lumbar simple, que consiste en la extracción del tejido de la hernia y, si es necesario, el vaciamiento parcial del disco afectado.
En casos de reproducción de la hernia, hernias de base ancha con compresión radicular bilateral o asociadas a otras patologías que lo requieran, se plantea una cirugía instrumentada. Esta puede ser una artroplastia discal (ADR) (reemplazo del disco dañado por uno artificial) o, en casos con elementos anatómicos adicionales dañados, una artrodesis o fusión.
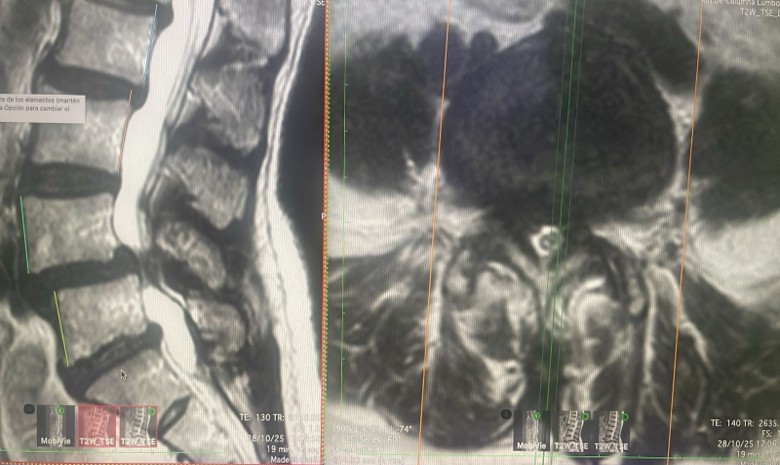
Estenosis del Canal Lumbar
¿Qué es? La estenosis del canal lumbar es el estrechamiento del canal vertebral lumbar, por donde circulan las raíces nerviosas que se dirigen a las extremidades inferiores. Puede afectar uno o más niveles lumbares, siendo los más frecuentes L4-L5, seguido de L3-L4, L2-L3, L5-S1 y L1-L2. La estenosis puede ser congénita (presente desde el nacimiento, con un acortamiento de los pedículos que reduce el diámetro del canal) o adquirida (la más común, resultado de cambios degenerativos como la degeneración del disco y las facetas, formación de osteofitos e hipertrofia del ligamento amarillo).
Síntomas: Los pacientes con estenosis congénita pueden presentar síntomas prematuramente (entre 30 y 50 años), mientras que en la estenosis adquirida, la sintomatología suele aparecer a partir de los 60 años. Los síntomas más frecuentes son:
- Claudicación neurógena de la marcha: Dolor, molestia o pesadez en una o ambas piernas que aparece al caminar y obliga al paciente a detenerse y sentarse a descansar. Tras el reposo, el paciente puede reanudar la marcha.
- Hormigueos o entumecimiento de una o ambas piernas.
- Radiculopatía o lesión de los nervios de una o ambas piernas.
- Debilidad o pérdida de fuerza de una o ambas piernas.
- Dolor lumbar.
- Incontinencia urinaria (en casos severos).
Diagnóstico: Además de la sintomatología compatible, se requieren pruebas de imagen:
- Radiografía lumbar (AP, lateral y funcional): Ayuda a determinar anomalías óseas, tipo de curvatura e inestabilidad de la columna.
- RM lumbar: Es la prueba de elección, ya que proporciona información detallada sobre estructuras óseas (aunque menos definida que la TC) y partes blandas como el ligamento amarillo, discos intervertebrales y quistes sinoviales.
- TC lumbar: Ofrece una buena resolución de las estructuras óseas.
Tratamiento: Depende de la gravedad de los síntomas.
Tratamiento Conservador: Si los síntomas son leves, se puede optar inicialmente por:
- Medicación: Analgésicos, anticomiciales, antidepresivos tricíclicos y opioides.
- Fisioterapia: Ejercicios para fortalecer la musculatura vertebral y mantener la flexibilidad y estabilidad de la columna son beneficiosos.
- Inyecciones epidurales de esteroides: Ayudan a reducir la inflamación y aliviar el dolor alrededor del nervio.
Tratamiento Quirúrgico: La cirugía es la opción cuando otras terapias no han sido eficaces o los síntomas son severos. El objetivo es descomprimir la zona de la estenosis y liberar las raíces nerviosas comprimidas. Existen diferentes tipos de cirugías:
- Laminectomía lumbar: Tratamiento estándar para estenosis no asociada a espondilolistesis o escoliosis degenerativa.
- Hemilaminectomía: Indicada en estenosis unilateral con síntomas unilaterales.
- Laminoplastia expansiva: Amplía el canal lumbar elevando las láminas y colocando injerto óseo autólogo para mantener la estabilidad.
- Instrumentación lumbar: Puede ser necesaria en estenosis asociada a espondilolistesis, donde la laminectomía podría aumentar la inestabilidad.
Espondilolistesis
¿Qué es la espondilolistesis? Es una afección en la cual una vértebra se desplaza hacia adelante de su posición normal sobre la vértebra inferior.
Causas:
- En niños: Generalmente ocurre entre la quinta vértebra lumbar y la primera sacra, a menudo debido a una anomalía congénita o un traumatismo agudo.
- En adultos: La causa más común es el desgaste anormal del cartílago y los huesos, como la artritis, siendo más frecuente en personas mayores de 50 años y en mujeres.
- Enfermedades óseas y fracturas.
- Actividades deportivas: Deportes como la gimnasia, el levantamiento de pesas y el fútbol americano ejercen mucha tensión en la región lumbar y requieren hiperextensión de la columna, lo que puede llevar a una fractura por sobrecarga y el posterior desplazamiento vertebral.
Síntomas: Los síntomas varían de leves a graves, e incluso pueden ser asintomáticos (especialmente en niños hasta los 18 años). La afección puede llevar a una lordosis anormalmente aumentada (hiperlordosis) y, en etapas avanzadas, a cifosis (espalda redonda). Los síntomas pueden incluir:
- Dolor en la espalda baja.
- Tensión muscular en isquiotibiales.
- Dolor, entumecimiento u hormigueo en los muslos y glúteos.
- Sensibilidad en el área de la vértebra desplazada.
- Debilidad en las piernas.
Diagnóstico:
- Examen físico: La observación y palpación de la columna son cruciales.
- Radiografía de columna: visualiza desplazamiento o fractura vertebral.
- Tomografía Computarizada o Resonancia Magnética: Pueden revelar estrechamiento del canal vertebral o compresión de los nervios.
Tratamiento: El tratamiento depende de la severidad del desplazamiento. La mayoría de las personas mejora con ejercicios que fortalecen y estiran los músculos de la región lumbar. Si el desplazamiento no es grave, se pueden practicar la mayoría de los deportes si no hay dolor, reanudando las actividades lentamente. Se puede recomendar evitar deportes de contacto o cambiar actividades que fuercen la hiperextensión de la columna. Se realizan radiografías de control para verificar que el problema no empeore.
Otras recomendaciones incluyen el uso de un corsé de espalda para limitar el movimiento, medicamentos para el dolor (orales o infiltraciones vertebrales) y fisioterapia.
La cirugía para fusionar las vértebras puede ser necesaria si hay:
- Dolor intenso que no mejora con tratamiento.
- Un desplazamiento severo de la vértebra.
- Debilidad muscular en una o ambas piernas.
- Dificultad para controlar la vejiga o los intestinos.
Aunque existe riesgo de lesión nerviosa con la cirugía, los resultados pueden ser muy exitosos.
Expectativas (Pronóstico): Los ejercicios y cambios de actividad son efectivos para la mayoría de los casos leves de espondilolistesis.
Posibles complicaciones: dolor de espalda crónico, infección, daño permanente o temporal de las raíces nerviosas (causando cambios en la sensibilidad, debilidad o parálisis de las piernas, o problemas de control de esfínteres).
Es importante buscar atención médica si la espalda presenta una curvatura severa, rigidez o dolor de espalda persistente, dolor en muslos y glúteos que no desaparece, entumecimiento o debilidad en las piernas, o problemas de control de esfínteres.
Fractura de Vértebras
¿Qué es? Una fractura vertebral es la ruptura de una vértebra. Puede afectar cualquier parte de la vértebra (cuerpo, pedículos, láminas, articulaciones, espinosas) y puede ocurrir en la columna cervical, torácica, lumbar, sacro o coxis.
Causas:
- Traumatismos: Las fracturas por accidentes (tráfico, laborales) son las más frecuentes y pueden afectar varias vértebras.
- Osteoporosis: Esta enfermedad, que debilita los huesos por menor densidad ósea, es una causa muy común de fracturas vertebrales, incluso con traumatismos mínimos.
- Otras enfermedades: Tumores (primarios o metástasis), infecciones óseas (osteomielitis, tuberculosis), hipertiroidismo no tratado, tratamiento crónico con corticoides, quimioterapia y radioterapia pueden debilitar la vértebra y causar fracturas.
Síntomas: Los síntomas dependen de la localización, tipo y causa de la fractura:
- Dolor por la ruptura del hueso: El síntoma más frecuente es el dolor de espalda localizado en la zona de la fractura, o irradiado si un fragmento óseo desplazado comprime estructuras nerviosas (médula o nervios).
- Déficit neurológico: En casos graves, además del dolor, puede haber pérdida de sensibilidad (parte sensitiva) o movimiento (parte motora) en alguna zona del tronco o las extremidades, debido al daño causado por el fragmento desplazado sobre la médula o los nervios.
Diagnóstico: El diagnóstico se basa en los síntomas, la exploración física y pruebas complementarias:
- Radiografía (Rx): Método fundamental para identificar una vértebra rota.
- Escáner (TAC): Permite estudiar en detalle las estructuras óseas afectadas por la fractura.
- Resonancia Magnética (RM): Confirma la fractura, determina la inflamación, la cronicidad (aguda/crónica) y evalúa las partes blandas afectadas (médula, nervios, ligamentos, tendones), ayudando a clasificar la fractura y elegir el tratamiento.
- Radiografía de cuerpo completo (EOS): Permite estudiar la fractura en el contexto del equilibrio general de la columna y sus curvaturas (cifosis, lordosis), ayudando a predecir qué fracturas, incluso leves, pueden complicarse y requerir tratamientos más agresivos.
Tratamiento: El tratamiento de las fracturas vertebrales es muy variable y depende del tipo, causa, localización y características de la fractura, así como de la presencia de síntomas neurológicos asociados. Puede ser conservador, quirúrgico o una combinación de ambos.
Manejo Conservador: Se aplica en fracturas no consideradas peligrosas, sin riesgo de complicaciones secundarias ni síntomas neurológicos iniciales. Se basa en:
- Fármacos: Para reducir el dolor.
- Corsé u órtesis: En ocasiones, puede ser necesario un corsé a medida según el tipo y localización de la fractura.
- Corrección de problemas subyacentes: En caso de problemas metabólicos o endocrinológicos, se tratarán con o sin fármacos.
Manejo Quirúrgico: Es muy variable y depende de la fractura, su causa y localización.
- Vertebroplastia o Cifoplastia: En algunos casos, especialmente en fracturas osteoporóticas refractarias al tratamiento médico, se puede inyectar cemento dentro de la vértebra.
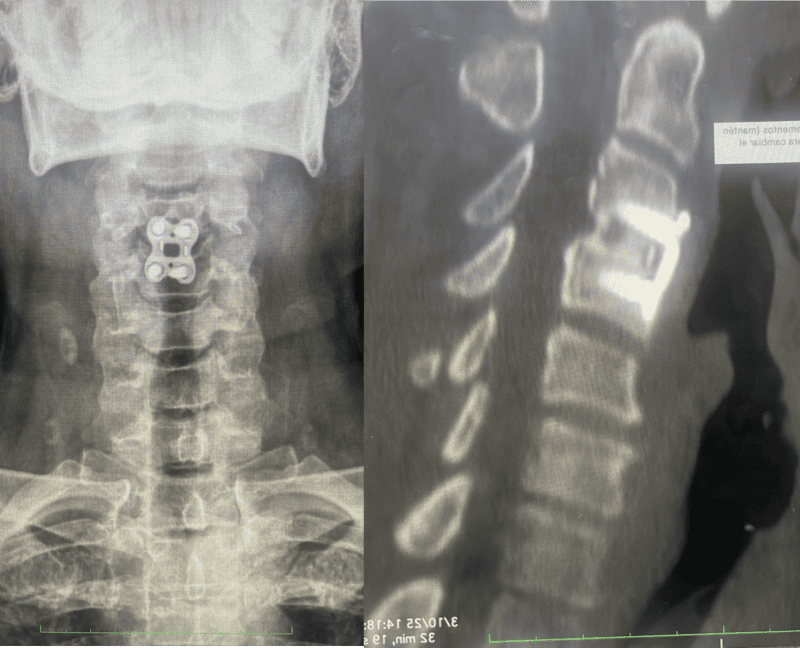
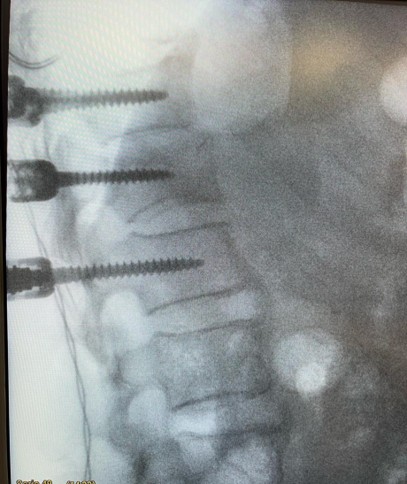
- Estabilización posterior con tornillos: Puede ser necesaria la colocación de tornillos posteriores de forma percutánea (mínimamente invasiva) o abierta. Estos tornillos pueden retirarse una vez que la fractura se considera curada (generalmente entre 8 meses y un año).
Casos Más Graves:
- Fusión vertebral: En casos severos, puede ser necesaria una fusión vertebral para bloquear definitivamente el segmento afectado. Esta cirugía puede realizarse en diferentes tiempos. Además de la colocación de tornillos posteriores, puede requerir implantes en la parte anterior de la columna para reemplazar total o parcialmente la vértebra fracturada (corporectomía).
- Fractura secundaria a tumor: Puede ser necesario extraer toda la vértebra (vertebrectomía) para estudio, reemplazándola con una artificial. En casos seleccionados, se realiza una biopsia, ya que algunos tumores óseos se tratan con quimio y/o radioterapia.
- Urgencias traumáticas: Raramente, en causas traumáticas u otras, la cirugía se realiza de manera urgente para evitar complicaciones mayores, especialmente cuando hay compresión directa sobre estructuras neurológicas (médula y/o nervios). En estos casos, puede ser necesaria la descompresión directa (laminectomía) y la estabilización con tornillos posteriores, con o sin soporte anterior con vértebra artificial.
Escoliosis
La escoliosis es una curvatura o desviación tridimensional de la columna vertebral, que puede ser leve en muchos casos, pero en otros, severa e incapacitante. En casos graves, puede requerir cirugías complejas de alta especialización. En ORTHO-SPINE-CENTER, ofrecemos tratamiento para la escoliosis tanto en adultos como en adolescentes.
Es crucial entender que, aunque se trate de la misma patología, el enfoque y el tratamiento son muy diferentes según si el paciente está en periodo de crecimiento o ya es un adulto.
El término «escoliosis» deriva del griego skolios, que significa «torcido». Por definición, la escoliosis se diagnostica cuando la desviación o curvatura de la columna supera los 10 grados. Si esta supera los 20 grados, es más común que se detecte a edades tempranas debido a asimetrías en las caderas o los hombros, así como deformidades en el tronco.
Causas: La curva escoliótica puede tener diversas causas:
- Malformación de nacimiento de los huesos de la columna vertebral (escoliosis congénita).
- Enfermedad neurológica (escoliosis neuromuscular).
- Un traumatismo
- Degeneración de la columna vertebral (en adultos).
- Artrosis.
- Cirugía lumbar previa.
Sin embargo, en más del 70% de los casos, especialmente en las que se producen durante el crecimiento, se desconoce el origen del problema. A esta se le denomina escoliosis idiopática, que significa «dolencia propia sin causa conocida». En adultos, la escoliosis de novo (nueva aparición) suele ser una combinación de factores como el envejecimiento de la columna, la degeneración de los discos intervertebrales y/o la artrosis.
Síntomas: Los síntomas de la escoliosis dependen de la gravedad de la desviación y del tiempo de evolución.
- En niños y adolescentes: Lo más habitual es que no padezcan dolor de espalda. El único síntoma suele ser la percepción visual de asimetrías en caderas, hombros o deformidades del tronco. En curvas torácicas muy graves, sí pueden presentarse problemas respiratorios o cardíacos.
- En adultos: El principal síntoma es el dolor crónico, ya sea en la espalda o, debido a la compresión nerviosa en el canal lumbar, en las extremidades inferiores (simulando ciática). Este dolor se acentúa al permanecer mucho tiempo sentado o de pie. Otro síntoma común es el desequilibrio y la aparición de una giba o joroba, que también puede tener un impacto estético. Menos frecuentemente, la posición del torso puede afectar órganos torácicos como el corazón o los pulmones.
Tratamiento:
Para Adolescentes:
- Curvaturas inferiores a 20 grados: Se recomiendan revisiones periódicas para controlar la progresión y ejercicios posturales para fortalecer la musculatura y frenar la evolución.
- Curvaturas entre 20-40 grados: Se combinan ejercicios con el uso de un corsé ortopédico, que puede usarse por las noches o de forma continua para corregir.
- Curvas mayores de 40 o 45 grados: Si provocan deformidades significativas que afectan la calidad de vida, se recomienda la cirugía.
Para Adultos:
- Tratamiento conservador: Siempre es el primer paso, enfocado al alivio del dolor con analgésicos o infiltraciones en la zona afectada. Es importante señalar que este tratamiento mejora los síntomas y la calidad de vida, pero no detiene la progresión de la enfermedad.
- Tratamiento quirúrgico: Se valora cuando la deformidad es incapacitante y los tratamientos conservadores no alivian los síntomas. La decisión es totalmente individualizada, considerando el estado de salud previo, la edad y otros factores.
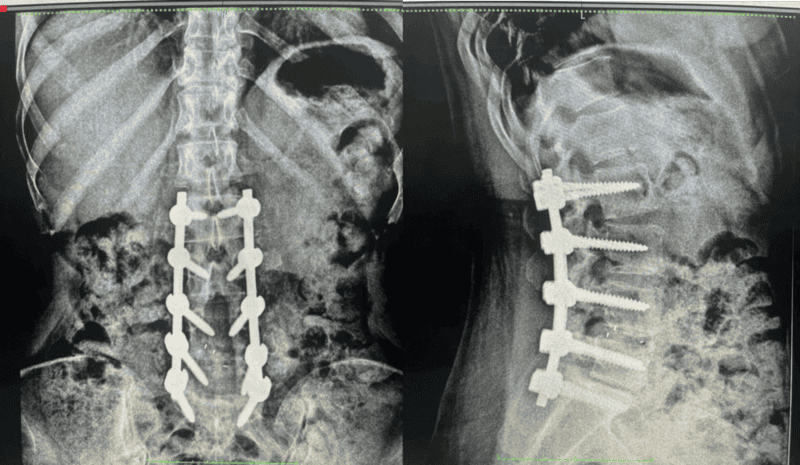
Tratamiento Quirúrgico de la Escoliosis (Enfoque General): La cirugía de escoliosis tiene como objetivo corregir el segmento curvado de la columna. Se realiza una realineación y fusión de las vértebras necesarias para fijar la columna en su nueva posición. Esto se logra mediante la colocación de tornillos transpediculares que se conectan entre sí con barras de metal para alinear y estabilizar la columna. En nuestro centro, aplicamos diversas técnicas quirúrgicas avanzadas para este procedimiento.
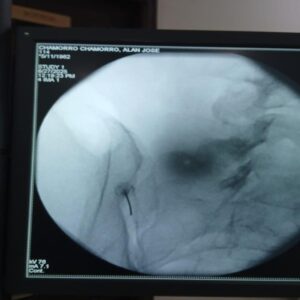
Sacroileítis
La sacroileítis es la inflamación o disfunción mecánica de la articulación sacroilíaca, que genera dolor lumbar. Se estima que entre un 15-20% de las lumbalgias diagnosticadas provienen de esta articulación y no de la columna lumbar. Por ello, identificar correctamente que el problema se encuentra en la articulación sacroilíaca es crucial, aunque actualmente no existe una prueba radiológica que lo asegure con un 100% de certeza.
La articulación sacroilíaca es la más grande del cuerpo humano, uniendo el hueso sacro con los huesos ilíacos de la pelvis. Tenemos dos, una a cada lado. A pesar de ser una articulación, su función principal no es el movimiento, sino el soporte y la carga mecánica de la parte superior del cuerpo hacia la pelvis. En las mujeres, durante las fases finales del embarazo y el parto, esta articulación adquiere mayor movilidad para ensanchar la pelvis.
Causas de la Sacroileítis: Las causas del dolor proveniente de la articulación sacroilíaca son múltiples. La historia del inicio del dolor es muy importante para el diagnóstico.
- Causas Traumáticas (las más frecuentes):
- Caída en sedestación (sentado).
- Accidente de moto con golpe lateral en la cadera.
- Accidente de coche con golpe lateral o posterior.
- Cargas de peso excesivas o repetidas.
- Causas No Traumáticas:
- Post-cirugía de Fusión Lumbar (la más frecuente de las no traumáticas).
- Alteraciones del equilibrio corporal.
- Dismetría de piernas (diferencia de longitud).
- Embarazos múltiples.
Síntomas de la Sacroileítis: Los síntomas son muy similares a los de una lumbalgia originada en la columna, lo que a menudo dificulta su diagnóstico. Puede acompañarse de una falsa ciática, ya que el nervio ciático discurre justo por debajo de esta articulación, complicando aún más la identificación. Dado que es la articulación más grande del cuerpo, cuando se lesiona, provoca un dolor muy intenso, a menudo más incapacitante que el dolor lumbar de origen discal.
Síntomas Principales:
- Lumbalgia baja unilateral (en un lado del cuerpo).
- El dolor se extiende o irradia hacia la cadera y la ingle.
- El dolor puede extenderse por la pierna en su cara lateral hasta el tobillo e incluso el pie, simulando una ciática por hernia discal.
- Patrones de dolor distintivos:
- Dolor nocturno: Dificultad para dormir del lado afectado.
- Dolor al sentarse: Imposibilidad de sentarse cómodamente del lado afectado.
- Dolor al estar de pie: Tendencia a cargar el peso en la pierna no afectada.
- Dolor al subir escaleras: Dificultad para subir con la pierna afectada.
Diagnóstico de la Sacroileítis: Actualmente, no existe una prueba radiológica única que confirme la sacroileítis. El diagnóstico se basa en:
- Historia clínica: Antecedentes traumáticos o no que sugieran la condición.
- Síntomas típicos (mencionados anteriormente).
- Exploración física:
- Punto de Fortin positivo: Palpación dolorosa de la articulación sacroilíaca.
- Stand Leg Test positivo: Dolor al cargar el propio peso en el lado afectado.
- Maniobras de provocación de dolor en la articulación (si 3 o más son positivas):
- Distracción
- Compresión
- Thigh Trust
- Gaenslen
- Faber Si la historia clínica, la exploración física y las maniobras sugieren una alta sospecha de sacroileítis, se procede a la punción diagnóstica.
- Punción Diagnóstica de la Sacroilíaca: Se realiza en quirófano con anestesia local y sedación. Consiste en una punción única con anestésico local dentro de la articulación. Si el dolor disminuye en un 50% o más en las siguientes horas, se diagnostica sacroileítis.
Tratamiento de la Sacroileítis: El tratamiento de esta dolencia es radicalmente distinto al de una lumbalgia de origen en la columna.
- Tratamiento Conservador:
- Fisioterapia específica para fortalecer los músculos de la pelvis.
- Cinturón de cierre pélvico.
- Infiltración directa de la articulación sacroilíaca (con anestésicos y/o corticoides).
- Radiofrecuencia o rizólisis de la articulación sacroilíaca.
- Tratamiento Quirúrgico: Se realiza cuando el tratamiento conservador falla.
- Fusión de la Articulación Sacroilíaca: Es una intervención que consiste en estabilizar, fijar y, con el tiempo, fusionar la articulación mediante la colocación de implantes de titanio que atraviesan desde el hueso ilíaco al sacro. Dado que es una articulación de carga, fusionarla no implica una pérdida de función o movilidad significativa para el paciente.
- Procedimiento: Realizado con anestesia general, el paciente se coloca boca abajo. Se utiliza un sistema de asistencia navegada O-ARM 2 (pionero en España en nuestro centro) para una colocación precisa de los implantes. A través de una incisión de 3 cm en el glúteo lateral del lado afectado, y usando tubos para proteger los músculos, se perfora el hueso ilíaco, atravesando la articulación sacroilíaca hasta el sacro, para colocar tres implantes triangulares de titanio en una posición específica para cada paciente, asegurando la estabilidad y la fusión.
Recuperación y Rehabilitación tras la Fusión Sacroilíaca: La cirugía dura aproximadamente una hora, con una estancia hospitalaria de 48 horas. El paciente necesitará muletas para una marcha con descarga parcial (podrá apoyar la pierna afectada sin cargar todo el peso). A los 10 días se revisa la herida y se inician los tratamientos rehabilitadores específicos.
Lumbalgia
Definimos la lumbalgia como el dolor que proviene de la zona lumbar de la columna, comprendida entre las costillas y los glúteos. Se estima que un 80% de la población mundial experimentará lumbalgia al menos una vez en su vida.
Podemos clasificar la lumbalgia como aguda o crónica:
- Lumbalgia Aguda: Produce un dolor intenso en un momento puntual, que requiere tratamiento (medicamentos, fisioterapia o cirugía) para controlar la crisis. Las causas más frecuentes son lesiones deportivas o hernias discales.
- Lumbalgia Crónica: Produce dolor lumbar continuo de menor intensidad que se agrava con el tiempo. Habitualmente se relaciona con procesos degenerativos de la columna. Este tipo de lumbalgia requiere un diagnóstico preciso de la causa para determinar el tratamiento adecuado.
Causas de la Lumbalgia: Las principales causas se clasifican en:
- Mecánicas (las más frecuentes):
- Lesiones musculares.
- Lesiones ligamentosas.
- Patología discogénica (relacionada con los discos intervertebrales).
- Patología facetaria (relacionada con las articulaciones facetarias).
- Fracturas vertebrales.
- No Mecánicas (menos habituales y no de primera sospecha):
- Enfermedades reumáticas.
Síntomas de la Lumbalgia: Los síntomas varían según si la lumbalgia es aguda o crónica:
- Lumbalgia Aguda: Dolor lumbar intenso debido al espasmo muscular protector de la columna, que impide el movimiento. Requiere reposo, medicación analgésica y relajante muscular para el control de los síntomas.
- Lumbalgia Crónica: Dolor en la zona inferior de la espalda de intensidad variable a lo largo del día, que se agrava con el movimiento y las actividades diarias.
Además, la lesión subyacente de la columna determinará características específicas de los síntomas. Un diagnóstico preciso es fundamental para un tratamiento óptimo.
Tratamientos de la Lumbalgia: Los tratamientos son tan variados como sus causas. Excluyendo casos graves (tumores, infección, enfermedad reumática), la mayoría de las causas son osteomusculares. Frecuentemente, la lumbalgia no se debe a una única causa, por lo que un buen diagnóstico es clave.
El envejecimiento natural de la columna produce desgaste y degeneración de discos, facetas o ligamentos, lo que lleva a una contractura muscular y, a su vez, dolor. Aunque casi todas las lumbalgias se parecen, la causa subyacente suele ser distinta. Por ello, es de suma importancia una buena anamnesis clínica, un conjunto adecuado de pruebas diagnósticas y la valoración de un especialista en columna para determinar la causa (por ejemplo, dolor discogénico o facetario).
Lumbalgia por Dolor Discogénico
Se denomina dolor discogénico a aquel que se produce como consecuencia de la degeneración discal. Los discos intervertebrales son estructuras fundamentales de la columna vertebral (cervical, dorsal y lumbar). Altamente hidratados, actúan como amortiguadores de las fuerzas e impactos, manteniendo su estructura fisiológica con un núcleo pulposo y un anillo fibroso.
La degeneración discal o discopatía es el proceso por el cual el disco ve alterada su estructura fisiológica y pierde su función. Suele comenzar con la pérdida de líquido o deshidratación y, progresivamente, la pérdida de altura del disco. En su estado más grave, el disco colapsa y hay contacto entre las vértebras contiguas. El dolor discogénico es una de las causas más frecuentes de lumbalgia, generalmente benigno y resoluble con tratamiento médico y rehabilitador conservador.
Causas del Dolor Discogénico: La causa principal es el envejecimiento. Con la edad, los discos se desgastan y deshidratan, un proceso más marcado en humanos debido a la marcha bípeda (que impone mayores cargas). Factores que aceleran este desgaste incluyen:
- Deportes de alto impacto (baloncesto).
- Trabajos con carga de objetos pesados o físicamente demandantes.
- Tabaco y sobrepeso.
- Ciertas enfermedades. Causas menos frecuentes: traumatismos, fracturas y procesos neoplásicos.
Síntomas del Dolor Discogénico: Es un dolor de intensidad variable, localizado en la zona afectada (generalmente lumbar baja). A diferencia de la ciática por hernia discal, no suele tener irradiación. El dolor discogénico suele aumentar por:
- Estar sentado (aumenta la presión intradiscal).
- Inclinar el tronco hacia adelante.
- Aplicar peso sobre el cuerpo (carga axial). Generalmente, la degeneración discal no provoca alteraciones neurológicas como pérdida de sensibilidad o fuerza.
Diagnóstico del Dolor Discogénico: Se basa en dos pilares:
- Entrevista y exploración física detallada con el especialista para orientar el origen de la dolencia.
- Pruebas de imagen: Como radiografías y TC, pero la Resonancia Magnética (RM) es la más útil. En algunos casos, se requieren pruebas adicionales.
Tratamientos del Dolor Discogénico: El tratamiento del paciente con dolor discogénico es muy amplio y contiene diferentes estadios.
- Tratamiento Conservador:
- Pérdida de peso.
- Ejercicio físico para potenciar la musculatura abdominal y del tronco.
- Cambios en el estilo de vida (ej., abandono del tabaco).
- Tratamiento farmacológico: Analgésicos bajo supervisión de especialistas.
- Tratamiento Quirúrgico: Para individuos con dolor discogénico persistente a pesar del tratamiento conservador.
- Fusión o artrodesis: La técnica clásica, fusionando el nivel afectado. Puede realizarse con diferentes materiales, técnicas o abordajes según el caso.
- Artroplastia: Una alternativa a la fusión, que consiste en la sustitución del disco patológico por una prótesis que imita su estructura y función. En ORTHO-SPINE-CENTER, siempre que es posible, optamos por abordajes quirúrgicos mínimamente invasivos.
Lumbalgia por Dolor Facetario
El dolor facetario es una de las principales causas de la lumbalgia, con una prevalencia de hasta el 40%. Se origina en las articulaciones facetarias, ubicadas en la zona posterior de las vértebras. Estas articulaciones son sinoviales, poseen cartílago hialino, membrana sinovial, cápsula articular fibrosa y espacio articular. Con el tiempo y las cargas a las que están sometidas, sufren un proceso de degeneración (artrosis facetaria).
Causas del Dolor Facetario: La degeneración de las articulaciones sinoviales es multifactorial (genéticos y ambientales), sin una causa determinante en la mayoría de los casos. Algunas causas primarias conocidas son traumatismos o malformaciones congénitas. Cualquier proceso degenerativo de la articulación o sus elementos puede producir dolor facetario. La principal causa es la osteoartrosis, pero también los desgarros de ligamentos capsulares, quistes sinoviales y la lesión o degeneración del cartílago articular. Además, la alteración de elementos de la zona anterior de la vértebra, como la degeneración discal, puede alterar el balance posterior o causar inestabilidad, aumentando las cargas en las articulaciones facetarias y acelerando su desgaste.
Síntomas del Dolor Facetario: En las etapas iniciales, los pacientes son asintomáticos; el dolor se inicia cuando ya hay cambios significativos.
- Dolor, sensación de rigidez y limitación de movimientos.
- La rigidez aumenta tras periodos de inactividad (ej., al levantarse de una silla o de la cama por la mañana).
- El dolor aumenta con movimientos que reducen el espacio articular o aumentan la presión sobre las facetas, como estar de pie o al realizar cargas de peso.
- Afectación lumbar (más frecuente): Dolor localizado en la región lumbar o lumbosacra, con irradiación a la zona glútea y, en algunos casos, a la cara posterior de las piernas hasta las rodillas.
- Afectación cervical: Dolor que se irradia a la nuca, cintura escapulohumeral y área proximal de los miembros superiores, sin patrón radicular.
Diagnóstico del Dolor Facetario: El diagnóstico no es sencillo, ya que comparte síntomas con otras patologías lumbares y el paciente puede presentar varias alteraciones. Se requiere un estudio completo.
- Sintomatología del paciente: Dolor, rigidez y limitación de la movilidad.
- Exploración clínica: Dolor a la palpación directa de las facetas. El dolor aumenta con la extensión de la columna vertebral o en maniobras de extensión-rotación.
- Pruebas de imagen:
- Radiografía anteroposterior y oblicua: Muestran esclerosis, aumento del volumen articular y osteofitos en casos avanzados.
- TC o Resonancia Magnética (RM): Muestran con mayor detalle alteraciones estructurales, desde la afectación artrósica de las facetas hasta quistes articulares.
- Infiltraciones clínico-diagnósticas: Se realizan guiadas por fluoroscopia, con anestésico local y corticoides. Se indican cuando el dolor no se correlaciona bien con la radiología o en casos de dolor multifactorial para determinar el grado de contribución de las facetas. Una mejoría del 60-80% sugiere que el dolor es facetario.
Tratamientos del Dolor Facetario: El tratamiento sigue una «escalera» desde lo más básico a lo más especializado:
- Tratamiento Conservador (primer peldaño):
- AINES (antiinflamatorios no esteroides), ajustando la medicación según la escala de dolor de la OMS.
- Rehabilitación especializada: Ejercicios de estiramiento y fortalecimiento de la musculatura lumbar. El 80% de los problemas lumbares pueden resolverse en este estadio.
- Técnicas Intervencionistas (segundo peldaño, si no hay mejoría):
- Radiofrecuencia térmica (rizólisis): La opción más elegida. Consiste en crear una lesión controlada de la rama medial de la raíz posterior del nervio espinal correspondiente mediante calor (80 ºC convencional o 40-42 ºC pulsada) durante un tiempo determinado (60-80 o 120 segundos). Esto produce una denervación que reduce el dolor. Entre un 60-90% de los pacientes experimentan una mejoría significativa.
- Procedimiento: Se realiza en quirófano, con sedación ligera y control por fluoroscopia. Se introduce una aguja con sensor en la punta sobre cada articulación afectada. Se realizan comprobaciones sensitivas y motoras antes de la radiofrecuencia.
- Puede realizarse en toda la columna (cervical, dorsal, lumbar, sacra) y ser unilateral o bilateral. La mejoría suele ser inmediata, aunque puede tardar hasta 4 semanas. Es una técnica segura con bajas complicaciones, aunque puede haber dolor o molestias en la zona, o neuralgia temporal (sensación de quemazón o disestesias que mejoran en 4-8 semanas).
- El bloqueo neural tiene una duración limitada (de 6 meses a varios años), pudiendo reaparecer el dolor.
- Tratamientos Quirúrgicos: Se plantean si los métodos anteriores no son efectivos, a criterio del especialista y si el problema lo requiere y beneficia al paciente.
¿Listo para cuidar tu salud?
Agenda tu cita hoy y recibe atención médica de clase mundial con tecnología de vanguardia y profesionales altamente capacitados.
Llámanos
+505 2252 4048
Escríbenos
info@orthospinecenter.com