Enfermedades Osteomusculares
En Ortho Spine Center, diagnosticamos y tratamos una variedad de afecciones que afectan el sistema musculoesquelético.
En Ortho Spine Center, diagnosticamos y tratamos una variedad de afecciones que afectan el sistema musculoesquelético, incluyendo:
- Fracturas de extremidades
- Patologías de hombro
- Epicondilitis (Codo de Tenista)
- Síndrome del túnel carpiano
- Tenosinovitis de Quervain
- Dedos en resorte (Dedo en Gatillo)
- Trocanteritis / Bursitis trocantérica
- Síndrome del músculo piriforme
- Lesiones de meniscos y de rodilla
- Artrosis de rodillas
- Esguinces de tobillo
- Fascitis plantar / Espolón calcáneo
- Hallux valgus (Juanete)
Detalle de Enfermedades Osteomusculares Comunes
A continuación, se describen algunas de las condiciones más frecuentes que abordamos:
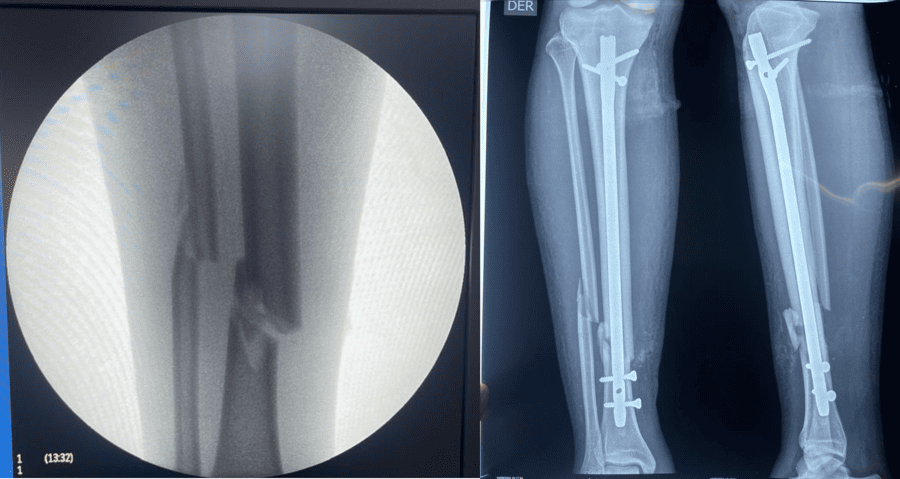
Fracturas de Extremidades
Las lesiones del aparato locomotor suelen ser consecuencia de un traumatismo mecánico, aunque con menor frecuencia se deben a enfermedades óseas (conocidas como fracturas patológicas).
Una fractura es la rotura de un hueso. La mayoría de las fracturas ocurren por una aplicación única de fuerza significativa sobre un hueso normal.
- Las fracturas patológicas suceden cuando una fuerza leve fractura una zona de hueso debilitado por un trastorno (como cáncer, infección o quistes óseos).
- Las fracturas por fragilidad o insuficiencia se dan cuando el trastorno subyacente es la osteoporosis.
- Las fracturas por estrés son el resultado de la aplicación repetitiva de fuerza moderada, como en corredores de larga distancia o soldados. Normalmente, el hueso se autorrepara de microtraumatismos durante el descanso, pero la fuerza repetitiva en la misma localización predispone a una lesión mayor.
Las fracturas siempre conllevan un sangrado hacia los tejidos adyacentes, cuya magnitud varía según la zona y puede producir hipovolemia o incluso shock. La hemorragia es mayor en fracturas abiertas, que presentan una herida concomitante en la piel (el hueso fracturado no siempre es visible en la herida). Otras complicaciones incluyen daño arterial con isquemia distal de la extremidad o sección nerviosa.
Complicaciones:
- Agudas (asociadas a lesiones): Sangrado, lesiones vasculares, lesiones nerviosas, síndrome compartimental e infección (osteomielitis).
- A largo plazo: Falta de unión o retraso de la consolidación (el hueso no cicatriza correctamente o tarda más de lo normal), unión anómala (cicatrización en una posición incorrecta), osteonecrosis (muerte del tejido óseo), artrosis (desgaste articular), discrepancia en la longitud del miembro, inestabilidad articular, rigidez y amplitud disminuida del movimiento. La rigidez es más probable si una articulación requiere inmovilización prolongada, siendo rodillas, codos y hombros particularmente propensos, especialmente en ancianos.
Luxaciones y Subluxaciones: Se refieren a la luxación completa (salida total de la articulación) y la subluxación (salida parcial de la articulación), respectivamente. Un ejemplo común son las luxaciones o subluxaciones de hombro.
Esguinces de ligamentos, distensiones musculares y lesiones tendinosas: Estas lesiones musculoesqueléticas son muy comunes y varían en mecanismo, gravedad y tratamiento. Pueden afectar las extremidades, la columna y la pelvis. La mayoría son consecuencia de un traumatismo contuso, pero los traumatismos penetrantes también pueden dañar estructuras musculoesqueléticas.
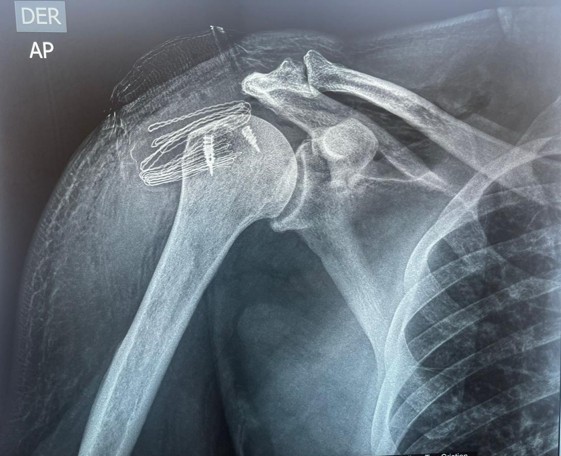
Patologías de Hombro
El hombro es una articulación compleja y la más móvil del cuerpo, compuesta por cuatro articulaciones: la glenohumeral (cabeza del húmero con la escápula), la escapulotorácica (escápula sobre la pared torácica), y las dos articulaciones de la clavícula (acromioclavicular y esternoclavicular). Cualquier de ellas puede causar dolor. En más del 90% de los casos, el dolor se debe a patologías de los tendones del manguito rotador. La continua movilidad del hombro, junto con actividades físicas y laborales, acentúa el desgaste y la rotura de estos tendones. El aumento de la actividad física y deportiva también ha incrementado las lesiones traumáticas.
Lesiones del Manguito Rotador: Los tendones del hombro, en forma de cintas anchas, rodean la cabeza del húmero como una «manga» (de ahí el nombre de manguito rotador). Su función principal no es levantar el brazo (que es del deltoides), sino realizar los giros o rotaciones. El supraespinoso es uno de estos tendones superiores y es el más afectado por problemas inflamatorios y roturas. El tendón de la porción larga del bíceps (con forma de cordón) también es comúnmente afectado. Estos tendones se deslizan bajo un arco formado por el acromion (prolongación de la escápula) y un ligamento que lo une a la coracoides. El roce continuo y repetido de los tendones bajo este arco óseo es un factor clave en la aparición de inflamación (tendinitis y tendinosis) y roturas posteriores. El diagnóstico de estas lesiones se sospecha por la exploración física y se confirma con ecografía y, especialmente, Resonancia Magnética (RM). Las RMs de última generación (3 Tesla) ofrecen un altísimo nivel de seguridad diagnóstica.
Tendinitis o Bursitis de Hombro:
- Tendinitis: Inflamación del tendón sin rotura.
- Bursitis: Inflamación de la bursa (bolsa que rodea los tendones para facilitar su deslizamiento). Ambas a menudo se presentan juntas con un cuadro de dolor similar. Se producen por el movimiento continuo de los tendones bajo el arco óseo del acromion, acentuado por actividades físicas o laborales. Los síntomas incluyen dolor en la cara lateral y anterior del hombro, que puede irradiarse al brazo y antebrazo, siendo muy frecuente el dolor nocturno. El diagnóstico se confirma con RM. El tratamiento conservador combina antiinflamatorios con fisioterapia y electroterapia. También se emplean infiltraciones: con corticoides, con ácido hialurónico o terapias regenerativas (Plasma Rico en Plaquetas). El consumo de alcohol y, especialmente, de tabaco son factores muy adversos para los problemas de hombro, sobre todo para la cicatrización de las lesiones operadas.
Tendinosis: Se refiere a la lesión inflamatoria crónica (mantenida en el tiempo) de estos tendones. Presentan un aspecto degenerativo y pequeñas roturas de sus fibras, siendo un estadio más avanzado de la tendinitis, causada por el roce continuado. El síntoma más constante es el dolor crónico o en episodios repetidos. En esta fase, se pueden seguir aplicando medidas conservadoras. Sin embargo, al ser un paso previo a la rotura, su diagnóstico puede indicar un tratamiento quirúrgico por artroscopia. La técnica busca estimular la reparación biológica y mejorar la cicatrización de los tendones lesionados.
Roturas de los Tendones del Hombro: Son la consecuencia de las tendinitis y tendinosis por la misma causa de roce continuo. El supraespinoso es el tendón que se rompe con mayor frecuencia, pero también pueden afectarse el subescapular y el infraespinoso. Muchas roturas combinan dos o más tendones y, a menudo, también la porción larga del bíceps. El síntoma constante es el dolor, pero también hay una pérdida de fuerza de rotación del/los tendón/es afectados. Estas roturas son degenerativas y no cicatrizan por sí solas. Por ello, el tratamiento aconsejado es quirúrgico (artroscopia), que requiere poca estancia hospitalaria pero un periodo de rehabilitación de al menos 3 o 4 meses. Factores adversos para la recuperación son las roturas grandes y de larga evolución, y el consumo de tabaco.
Calcificación o Tendinitis Calcificada: En algunos pacientes, se produce un depósito de cristales de calcio sobre los tendones del hombro. Estos depósitos, de consistencia pastosa, pueden causar episodios de fuerte dolor agudo. Se tratan con una o dos infiltraciones que mitigan el dolor agudo y pueden ser el único tratamiento necesario. También se pueden tratar con ondas de choque, un tratamiento disponible en Ortho Spine Center. En raras ocasiones, si el cuadro se repite o se prolonga, es necesaria la extirpación quirúrgica de la calcificación mediante artroscopia, lo que resuelve definitivamente el problema. Una calcificación asintomática no necesita tratamiento.
Capsulitis Retráctil («Hombro Congelado»): Se caracteriza por una gran pérdida de movimiento del hombro y dolor que puede ser intenso en las primeras semanas. La causa no es bien conocida, aunque se cree que un impulso doloroso puede desencadenarla. Se ha observado un aumento de diagnósticos en relación con la reciente pandemia y algunos pacientes lo asocian con la vacunación (sin ser un hecho probado). También puede aparecer como complicación tras una fractura o cirugía, y es más frecuente en personas diabéticas. Es un proceso largo, que puede durar un año o más, y suele resolverse satisfactoriamente sin dejar limitaciones finales. Se desarrolla en tres etapas, cada una de varios meses:
- Fase dolorosa: Predomina el dolor.
- Fase de rigidez: Predomina la limitación importante de la movilidad.
- Fase de recuperación: La movilidad se recupera progresivamente. Para la fase dolorosa, contamos con el apoyo de especialistas en rehabilitación y terapia. Se pueden realizar infiltraciones con ozono o plasma rico en plaquetas para aliviar el dolor y reducir el tiempo de curación. En pocos casos, puede estar indicada la cirugía para liberar una retracción capsular que no haya mejorado (artrolisis mediante artroscopia). La fisioterapia complementa el tratamiento en todas las fases.
Inestabilidad del Hombro o Luxación Recidivante: El hombro es la articulación que se luxa con mayor frecuencia debido a que la gran cabeza del húmero se articula con una pequeña superficie de la escápula. Cuando el hombro se luxa, rompe estructuras como el labrum, la cápsula y los ligamentos. También se produce una lesión en los huesos que chocan (lesión de Hill-Sachs). Tras la reducción (colocación del hombro en su lugar), se inmoviliza el brazo durante 4 semanas para permitir la cicatrización de las estructuras. Sin embargo, la cicatrización no siempre es adecuada, ya que los tejidos pueden quedar elongados. Por ello, es frecuente que el hombro se luxe de nuevo y con mayor frecuencia (luxación recidivante), especialmente en pacientes jóvenes que practican deportes de contacto. El tratamiento de los primeros episodios consiste en la reducción, inmovilización y rehabilitación. Pero si se repite, el tratamiento debe ser quirúrgico. Mediante artroscopia, reparamos las estructuras lesionadas (labrum, cápsula, ligamentos, lesión ósea) con un solo día de ingreso, seguido de un período de rehabilitación de 4-6 meses. Las luxaciones también pueden ocurrir en personas mayores, pero en estos casos suelen afectar los tendones del manguito rotador. La necesidad de tratamiento quirúrgico por artroscopia dependerá del tamaño de la rotura y de la recurrencia de los episodios.
Lesión de SLAP: La cavidad (glena) de la escápula que articula con la cabeza humeral está «sellada» por una estructura llamada labrum. En su parte más alta, se fija uno de los dos tendones del bíceps (la porción larga). Una lesión SLAP (del inglés «Superior Labrum Anterior to Posterior») es una afectación en este punto, que involucra la porción larga del bíceps en su fijación al labrum. Se produce por una tracción brusca o muy repetida del bíceps, común en actividades deportivas de lanzamiento o levantamiento de peso, y también en el ámbito laboral. Se manifiesta por dolor solo con ciertos movimientos, no por dolor continuo. Es una lesión difícil de diagnosticar, pudiendo requerir una RM con contraste si se sospecha. El tratamiento a menudo es quirúrgico por artroscopia, ya sea reinsertando la porción larga del bíceps en su lugar original, trasladándose a un punto de menor tensión (tenodesis), o, si está muy deteriorada, liberándola (tenotomía) a expensas del otro tendón del bíceps.
Epicondilitis Lateral (Codo de Tenista)
Es una afección dolorosa causada por el uso excesivo de los músculos y tendones del codo, generalmente relacionada con movimientos repetitivos de la muñeca y el brazo. Aunque se llama «codo de tenista», la mayoría de los afectados no juegan tenis. Es más frecuente en adultos de 30 a 60 años. Trabajos que implican movimientos repetitivos (fontaneros, pintores, carpinteros, carniceros) y deportes de raqueta aumentan el riesgo. No mantener una buena postura o no usar equipo adecuado, así como practicar más de dos horas al día, también incrementa el riesgo. Otros factores incluyen fumar, la obesidad y ciertos medicamentos. A menudo, no tiene una causa clara.
El dolor se localiza principalmente donde los tendones de los músculos del antebrazo se unen a una protuberancia ósea en la parte externa del codo, y puede extenderse al antebrazo y la muñeca. La debilidad puede dificultar acciones como estrechar manos, sujetar objetos, girar perillas o sostener una taza de café.
El tratamiento inicial suele incluir reposo, analgésicos y fisioterapia. Si estos no son efectivos o los síntomas interfieren con la vida diaria, se pueden considerar infiltraciones o cirugía.
Síndrome del Túnel Carpiano
Es una afección causada por la presión excesiva sobre el nervio mediano en la muñeca. Este nervio proporciona sensibilidad y movimiento a partes de la mano. El síndrome del túnel carpiano puede causar dolor, entumecimiento, hormigueo, debilidad o daño muscular en la mano y los dedos.
El nervio mediano atraviesa el túnel carpiano, un espacio estrecho en la muñeca. Un ligamento grueso (ligamento carpiano) forma la parte superior de este túnel. Cualquier inflamación puede comprimir el nervio y provocar los síntomas. Algunas personas nacen con un túnel carpiano pequeño. También puede ser causado por movimientos repetitivos de la mano y la muñeca, o el uso de herramientas vibratorias. Estudios no han demostrado que la escritura en computadora o el uso del ratón sean causas directas, pero estas actividades pueden causar inflamación de tendones o bursas, estrechando el túnel.
Es más común en personas de 30 a 60 años y en mujeres. Otros factores de riesgo: alcoholismo, fracturas y artritis de la muñeca, quistes o tumores, infecciones, obesidad, retención de líquidos (embarazo, menopausia), artritis reumatoide, y enfermedades que causan depósitos de proteínas anormales (amiloidosis).
Síntomas:
- Torpeza de la mano al agarrar objetos.
- Entumecimiento u hormigueo en el pulgar y los siguientes dos o tres dedos de una o ambas manos.
- Entumecimiento u hormigueo en la palma de la mano.
- Dolor que se extiende al codo.
- Dolor en la mano o muñeca.
- Problemas con los movimientos finos de los dedos (coordinación).
- Atrofia del músculo debajo del pulgar (casos avanzados).
- Agarre débil o dificultad para cargar objetos.
- Debilidad en una o ambas manos.
Diagnóstico:
- Examen físico: Entumecimiento en la palma, pulgar, índice, medio y parte del anular; debilidad en el agarre. Pruebas como el signo de Tinel (golpear el nervio mediano en la muñeca para disparar el dolor) y la prueba de Phalen (doblar la muñeca hacia adelante por 60 segundos para causar síntomas). Dificultad para identificar dos puntos en los dedos.
- Exámenes complementarios:
- Radiografías de la muñeca: Para descartar otros problemas.
- Electromiografía (EMG): Evalúa músculos y nervios.
- Velocidad de conducción nerviosa: Mide la rapidez de las señales eléctricas.
Tratamiento: El tratamiento inicial es conservador: uso de férula nocturna (y diurna si es necesario) por semanas. Recomendaciones: Evitar dormir sobre las muñecas, aplicar compresas frías o calientes, realizar cambios ergonómicos en el lugar de trabajo (teclados, ratones, almohadillas ergonómicas, postura adecuada). Hacer cambios en tareas laborales/domésticas y actividades deportivas. Medicamentos: Antiinflamatorios no esteroides (AINEs) como ibuprofeno o naproxeno. Las inyecciones de corticosteroides en el túnel carpiano pueden aliviar los síntomas. La rehabilitación es clave en todas sus fases. Cirugía: La liberación del túnel carpiano es un procedimiento quirúrgico donde se corta el ligamento que ejerce presión sobre el nervio.
Expectativas (Pronóstico): Los síntomas a menudo mejoran sin cirugía, pero más de la mitad de los casos eventualmente la requieren. La cicatrización completa puede tardar meses. Si el daño nervioso es severo, pueden persistir síntomas como hormigueo, entumecimiento y debilidad permanente.
Prevención: Utilizar herramientas y equipos con diseño ergonómico. Usar ayudas ergonómicas (teclados, almohadillas, protectores de muñeca). Tomar descansos frecuentes al teclear y detenerse ante cualquier dolor u hormigueo.
Tenosinovitis de Quervain
Es una afección dolorosa que afecta a los tendones de la muñeca del lado del pulgar. Se siente dolor al girar la muñeca, agarrar objetos o cerrar el puño.
Aunque la causa exacta no siempre se conoce, cualquier actividad con movimientos repetitivos de la mano o muñeca (jardinería, golf, deportes de raqueta, levantar a un bebé) puede empeorar. Otros factores incluyen artritis inflamatoria, lesiones directas en la muñeca o tendones (que causan tejido cicatricial), y retención de líquido (ej., por cambios hormonales en el embarazo).
Síntomas:
- Dolor cerca de la base del pulgar.
- Hinchazón cerca de la base del pulgar.
- Dificultad para mover el pulgar y la muñeca al asir o pellizcar.
- Sensación de «agujas y alfileres» o que el pulgar «se traba» al moverlo. Si la afección no se trata, el dolor puede extenderse al pulgar, antebrazo o ambos, y empeorar con el movimiento.
Factores de riesgo: Más común en adultos de 30 a 50 años o niños, y más frecuente en mujeres, especialmente durante el embarazo. Si no se trata, puede dificultar el uso de la mano y muñeca, y reducir la amplitud de movimiento de la muñeca. El tratamiento conservador con rehabilitación y fisioterapia es fundamental en los primeros síntomas.
El Dedo en Gatillo
Es una afección en la que el dedo se queda atascado en una posición de flexión y puede enderezarse de repente con un chasquido. Los dedos más afectados son el anular y el pulgar, pero puede ocurrir en cualquier dedo. Sucede cuando el tendón que controla el dedo no puede deslizarse fácilmente a través de su vaina protectora, debido a una hinchazón de la vaina o la formación de un pequeño bulto en el tendón (nódulo).
Es más común en mujeres mayores de 50 años. El riesgo es mayor si se tiene diabetes, hipotiroidismo o artritis reumatoide. El tratamiento puede incluir el uso de una férula, inyecciones con esteroides o cirugía.
Síntomas: Pueden progresar de leves a graves:
- Rigidez en el dedo, especialmente por la mañana.
- Sensación de chasquido o crujido al mover el dedo.
- Sensibilidad o un bulto en la palma de la mano, en la base del dedo afectado.
- El dedo se queda atascado o «trabado» en flexión y se estira con un chasquido repentino.
- El dedo se traba en la posición de flexión.
Puede afectar a cualquier dedo, incluido el pulgar. Es posible que varios dedos o ambas manos se vean implicados. Generalmente, empeora por la mañana. En la mayoría de los casos, no hay una explicación clara de la irritación e inflamación. Los tendones, que unen músculos a huesos, están rodeados por una vaina protectora. El dedo en gatillo se produce cuando la vaina tendinosa del dedo afectado se irrita e inflama, dificultando el deslizamiento del tendón. La irritación constante puede causar la formación de un nódulo en el tendón, que dificulta aún más su deslizamiento.
El desarrollo del dedo en gatillo puede deberse al agarre reiterado. Ocupaciones y pasatiempos que implican el uso repetitivo de las manos y la sujeción prolongada aumentan el riesgo. Ciertos problemas de salud como diabetes o artritis reumatoide aumentan el riesgo. Es más frecuente en mujeres.
Complicaciones: La persistencia de la afección puede inhabilitar para actividades diarias como usar un teclado, abotonar una camisa, insertar una moneda, o afectar la capacidad de conducir o sostener herramientas.
Trocanteritis / Bursitis Trocantérica
También conocido como síndrome doloroso del trocánter mayor, es un conjunto de síntomas de dolor localizado en la cara lateral de la cadera. Afecta al 10-20% de la población, presentándose en pacientes de 40-60 años, especialmente mujeres.
El trocánter mayor es una protuberancia ósea en la parte superior del fémur, donde se originan diversos músculos que intervienen en la estabilidad del miembro inferior y en movimientos como caminar y correr. La patología más común que afecta específicamente al trocánter mayor es la bursitis trocantérea o trocanteritis, que implica la inflamación de la bursa que protege al trocánter, provocando derrame articular de líquido sinovial y dolor en la cadera. Es una inflamación causada principalmente por el sobreuso de la articulación de la cadera o movimientos repetitivos (microtraumatismos de repetición), como los experimentados por corredores de maratón o porteros de fútbol.
Causas frecuentes:
- Biomecánica de las piernas: Discrepancia en la longitud de las piernas desde la infancia puede generar alteración de la marcha e inflamación de la bursa.
- Obesidad: Sobrecarga las articulaciones inferiores.
- Traumatismos: Caídas y golpes directos pueden inflamar el trocánter mayor.
- Osteofitos o depósitos de calcio en los tendones adheridos al trocánter.
- Mala postura: Debido a escoliosis, artritis de la columna lumbar u otros trastornos de la columna.
El síntoma característico es el dolor en la cadera, normalmente localizado en la parte externa del muslo. Inicialmente intenso y agudo, se intensifica con movimientos de tensión de la bursa (abducción y rotación de la cadera). El dolor empeora al acostarse de lado sobre la cadera afectada. En casos extremos, se asocia con hormigueos que se irradian por la cara externa del muslo hasta la rodilla.
Diagnóstico: Es fundamentalmente clínico. Las pruebas complementarias pueden incluir:
- Radiografía: Detectar microcalcificaciones en el área trocantérea.
- Ecografía: En casos agudos, observa el volumen de la bursa agrandada.
- Tomografía Computarizada (TC): Permite objetivar alteraciones óseas y depósitos calcáreos perilesionales.
Tratamiento: Suele ser conservador inicialmente para casos menos severos:
- Medicamentos antiinflamatorios: Para reducir el dolor y mejorar la movilidad.
- Ejercicios de bajo impacto: Ayudan a fortalecer la zona. La rehabilitación y fisioterapia son importantes en todas las fases para mantener la amplitud y fuerza del movimiento, así como el equilibrio en todas las actividades. En casos donde el tratamiento conservador no funciona y la patología se agrava, se precisa un tratamiento quirúrgico por artroscopia de cadera. Mediante pequeñas incisiones, se explora la articulación para tratar la enfermedad.
Síndrome del Músculo Piriforme
El síndrome piriforme se caracteriza por dolor y entumecimiento en los glúteos y la parte posterior de la pierna. Ocurre cuando el músculo piriforme en los glúteos presiona el nervio ciático. Aunque es poco común, afecta más a mujeres que a hombres y puede causar síntomas similares a la ciática. El músculo piriforme participa en casi todos los movimientos de la parte inferior del cuerpo. El nervio ciático pasa por debajo de este músculo. Cuando el músculo piriforme se lesiona o irrita, puede causar espasmos musculares. El músculo también puede inflamarse o tensarse, comprimiendo el nervio ciático y causando dolor. El uso excesivo puede inflamar o lesionar el músculo. Los espasmos musculares pueden surgir de: estar sentado por períodos prolongados o hacer demasiado ejercicio.
Lesiones de Meniscos y de Rodilla
Las lesiones de meniscos y rodilla son muy frecuentes, especialmente en deportistas o debido a procesos degenerativos. Los meniscos son dos estructuras en forma de «C» (menisco medial y lateral) ubicadas dentro de la articulación de la rodilla, entre el fémur y la tibia. Su función principal es amortiguar las cargas, estabilizar la articulación y distribuir el peso de manera uniforme.
Tipos de lesiones:
- Roturas de menisco: Pueden ser causadas por torsiones bruscas de la rodilla (común en deportes) o por el desgaste gradual del menisco con la edad.
- Lesiones ligamentosas: Como las del ligamento cruzado anterior (LCA) o ligamentos colaterales, que suelen ocurrir por traumatismos directos o movimientos anómalos.
- Lesiones cartilaginosas: Desgaste o daño del cartílago articular que recubre los extremos de los huesos.
Síntomas: Los síntomas varían, pero comúnmente incluyen:
- Dolor en la rodilla, que puede empeorar al girar o doblar la pierna.
- Hinchazón o derrame articular.
- Sensación de «clic», «bloqueo» o «atasco» en la rodilla.
- Dificultad para extender o flexionar completamente la rodilla.
- Inestabilidad o sensación de que la rodilla «falla».
Diagnóstico: Además de la exploración física, las pruebas de imagen clave son:
- Resonancia Magnética (RM): Es la prueba más precisa para visualizar meniscos, ligamentos y cartílagos, identificando roturas o daños.
- Radiografías: Pueden ser útiles para descartar fracturas o evaluar la presencia de artrosis.
Tratamiento: El tratamiento depende del tipo y la gravedad de la lesión, así como de la edad y nivel de actividad del paciente.
- Tratamiento Conservador: Para lesiones leves o degenerativas, puede incluir reposo, aplicación de hielo, medicamentos antiinflamatorios, fisioterapia para fortalecer la musculatura y mejorar la estabilidad, y en algunos casos, infiltraciones con ácido hialurónico o terapias regenerativas (PRP).
- Tratamiento Quirúrgico: Si el tratamiento conservador no es efectivo, o en casos de roturas meniscales significativas o inestabilidad, se puede considerar la artroscopia de rodilla. Este procedimiento mínimamente invasivo permite reparar o extirpar la parte dañada del menisco, reconstruir ligamentos, o tratar lesiones cartilaginosas, con una recuperación más rápida y menos dolor postoperatorio.
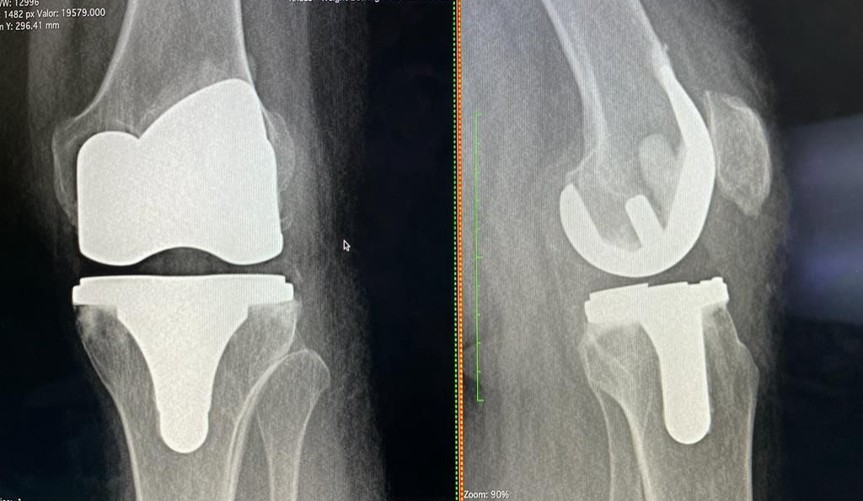
Artrosis de Rodillas (Osteoartritis de Rodilla)
La artrosis de rodillas es una enfermedad degenerativa crónica que afecta el cartílago articular, el tejido que cubre los extremos de los huesos y permite un deslizamiento suave en la articulación. Con el tiempo, este cartílago se desgasta, volviéndose áspero y delgado, lo que lleva a un rozamiento directo entre los huesos.
Causas: Es una condición multifactorial, con la edad avanzada como el principal factor de riesgo. Otras causas incluyen:
- Desgaste natural: Acumulación de microtraumatismos a lo largo de los años.
- Lesiones previas: Fracturas, roturas de menisco o ligamentos que alteran la mecánica articular.
- Sobrepeso u obesidad: Aumentan la carga sobre las rodillas.
- Genética: Predisposición familiar.
- Actividades de alto impacto: Deportes o trabajos que someten las rodillas a estrés repetitivo.
Síntomas: Los síntomas suelen desarrollarse gradualmente e incluyen:
- Dolor de rodilla: Empeora con la actividad y mejora con el reposo. Puede ser más intenso por la mañana o después de períodos de inactividad.
- Rigidez: Especialmente después de levantarse o de estar sentado un tiempo.
- Inflamación: Hinchazón alrededor de la rodilla.
- Crepitación: Sonidos de «crujido» o «chasquido» al mover la rodilla.
- Pérdida de flexibilidad y reducción del rango de movimiento.
- En etapas avanzadas, deformidad de la rodilla.
Diagnóstico: El diagnóstico se basa en la historia clínica, el examen físico y las pruebas de imagen:
- Radiografías: Muestran el estrechamiento del espacio articular, esclerosis subcondral (endurecimiento óseo debajo del cartílago) y la formación de osteofitos (espolones óseos).
- Resonancia Magnética (RM): Puede evaluar el grado de daño cartilaginoso, la condición de los meniscos y ligamentos.
Tratamiento: El objetivo es aliviar el dolor, mejorar la función y ralentizar la progresión de la enfermedad.
- Tratamiento Conservador:
- Cambios en el estilo de vida: Pérdida de peso, modificación de actividades de alto impacto.
- Fisioterapia: Ejercicios para fortalecer los músculos alrededor de la rodilla, mejorar la flexibilidad y el equilibrio.
- Medicamentos: Analgésicos, antiinflamatorios no esteroides (AINEs).
- Infiltraciones: De corticosteroides para aliviar la inflamación y el dolor, o de ácido hialurónico (viscosuplementación) para lubricar la articulación.
- Terapias regenerativas: Como el Plasma Rico en Plaquetas (PRP) en casos seleccionados.
- Tratamiento Quirúrgico: Cuando el tratamiento conservador no es suficiente y el dolor limita severamente la calidad de vida.
- Artroscopia: Para limpiar la articulación o reparar daños menores.
- Osteotomía: Realineación de los huesos para redistribuir la carga.
- Artroplastia (Reemplazo Articular): En casos avanzados, se puede realizar un reemplazo total o parcial de la rodilla por una prótesis, lo que alivia el dolor y restaura la movilidad.
Esguinces de Tobillo
Un esguince de tobillo es una lesión común que ocurre cuando los ligamentos que conectan los huesos del tobillo se estiran o se desgarran más allá de su límite. Esto sucede con mayor frecuencia cuando el pie se gira o se dobla de forma antinatural, lo que puede ocurrir al caminar sobre una superficie irregular, al aterrizar mal después de un salto, o durante actividades deportivas. El ligamento más comúnmente afectado es el ligamento lateral externo del tobillo.
Grados de esguince:
- Grado I (leve): Estiramiento leve del ligamento con dolor y mínima hinchazón.
- Grado II (moderado): Desgarro parcial del ligamento con dolor moderado, hinchazón y algo de inestabilidad.
- Grado III (grave): Desgarro completo del ligamento con dolor intenso, hinchazón considerable, hematoma e inestabilidad marcada del tobillo.
Síntomas:
- Dolor inmediato en el tobillo, especialmente al apoyar el peso.
- Hinchazón y hematomas.
- Sensibilidad al tacto.
- Dificultad para mover el tobillo o apoyar el pie.
- En casos graves, sensación de «estallido» al momento de la lesión.
Diagnóstico: El diagnóstico se realiza mediante un examen físico detallado del tobillo para evaluar la hinchazón, la sensibilidad y el rango de movimiento.
- Radiografías: Se realizan para descartar fracturas óseas, que pueden tener síntomas similares.
- Resonancia Magnética (RM): En casos de esguinces graves o persistentes, puede ser necesaria para evaluar el alcance del daño en los ligamentos y otras estructuras.
Tratamiento: El tratamiento inicial para la mayoría de los esguinces sigue el protocolo R.I.C.E. (Reposo, Hielo, Compresión y Elevación):
- Reposo: Evitar apoyar peso sobre el tobillo afectado.
- Hielo: Aplicar compresas frías para reducir la hinchazón y el dolor.
- Compresión: Usar una venda elástica o tobillera para limitar la hinchazón.
- Elevación: Mantener el tobillo elevado por encima del nivel del corazón.
- Medicamentos: Analgésicos y antiinflamatorios para controlar el dolor y la inflamación.
- Fisioterapia: Es fundamental para recuperar la fuerza, flexibilidad y el equilibrio del tobillo, así como para prevenir futuras lesiones. Incluye ejercicios de rango de movimiento, fortalecimiento y propiocepción.
En casos muy graves de esguinces de grado III o inestabilidad crónica que no mejora con fisioterapia, se puede considerar la cirugía para reparar o reconstruir los ligamentos.
Fascitis Plantar / Espolón Calcáneo
La fascitis plantar es una de las causas más comunes de dolor en el talón. Se produce por la inflamación de la fascia plantar, una banda gruesa de tejido que recorre la planta del pie, desde el talón hasta los dedos, y que soporta el arco del pie. El espolón calcáneo es un crecimiento óseo que a veces se forma en el hueso del talón (calcáneo) en respuesta a la tensión crónica sobre la fascia plantar, aunque el espolón en sí mismo no siempre es la causa directa del dolor.
Causas: La tensión excesiva o repetitiva sobre la fascia plantar es la principal causa. Factores de riesgo incluyen:
- Actividad física intensa: Correr, saltar, deportes de alto impacto.
- Tipo de pisada: Pie plano o pie cavo.
- Calzado inadecuado: Falta de soporte de arco o amortiguación.
- Sobrepeso u obesidad: Aumenta la carga sobre los pies.
- Permanecer de pie por períodos prolongados.
- Músculos de la pantorrilla tensos o tendón de Aquiles acortado.
- Edad: Más común entre los 40 y 60 años.
Síntomas:
- Dolor agudo y punzante en el talón, especialmente con los primeros pasos por la mañana o después de un período de inactividad (como sentarse).
- El dolor puede disminuir con la actividad, pero empeora después de largos períodos de pie o ejercicio.
- Sensibilidad al palpar la parte inferior del talón.
Diagnóstico: El diagnóstico es principalmente clínico, basado en los síntomas y el examen físico.
- Radiografías: Se pueden realizar para confirmar la presencia de un espolón calcáneo (si es que existe) y para descartar otras causas de dolor en el talón, como fracturas por estrés.
Tratamiento: El tratamiento es principalmente conservador y suele ser muy efectivo.
- Reposo y modificación de actividades: Reducir o evitar actividades que exacerben el dolor.
- Terapia de frío: Aplicación de hielo en el talón para reducir la inflamación.
- Ejercicios de estiramiento: Especialmente de la fascia plantar y la pantorrilla.
- Calzado adecuado: Uso de zapatos con buen soporte de arco y amortiguación, o plantillas ortopédicas personalizadas.
- Medicamentos: Analgésicos y antiinflamatorios (AINEs) para controlar el dolor y la inflamación.
- Fisioterapia: Para fortalecer los músculos del pie y la pantorrilla, y mejorar la flexibilidad.
- Infiltraciones: De corticosteroides en el área para reducir la inflamación local (no se recomienda de forma repetida).
- Ondas de choque: En casos de dolor crónico que no responde a otras terapias.
En un pequeño porcentaje de casos muy persistentes y refractarios al tratamiento conservador, se puede considerar la cirugía para liberar la fascia plantar, aunque es la última opción.
Hallux Valgus (Juanete)
El hallux valgus, comúnmente conocido como juanete, es una deformidad del pie que se caracteriza por la desviación lateral del dedo gordo (hallux) hacia los demás dedos, provocando una prominencia ósea en la base de este dedo, en la parte interna del pie (cabeza del primer metatarsiano). Esta prominencia es el juanete.
Causas: Aunque la causa exacta puede variar, es una condición con fuerte predisposición genética. Otros factores contribuyentes incluyen:
- Calzado no adecuado: Zapatos ajustados, de punta estrecha o tacones altos que comprimen los dedos.
- Biomecánica del pie: Pie plano, hipermovilidad articular o la forma del pie pueden influir.
- Enfermedades inflamatorias: Como la artritis reumatoide.
- Edad: Se agrava con el tiempo.
- Sexo: Más común en mujeres.
Síntomas:
- Dolor: En la prominencia ósea del juanete, que empeora con el uso de calzado ajustado o la actividad.
- Inflamación y enrojecimiento: Alrededor de la articulación del dedo gordo.
- Formación de callos o durezas: Debido al roce con el calzado o entre los dedos.
- Dificultad para encontrar calzado cómodo.
- Deformidad progresiva del dedo gordo y, a veces, de los dedos adyacentes (dedos en garra o martillo).
- Limitación del movimiento del dedo gordo.
Diagnóstico: El diagnóstico es principalmente clínico, basado en el examen físico del pie y la evaluación de la deformidad.
- Radiografías con apoyo: Son esenciales para evaluar el grado de la deformidad, la angulación de los huesos y la presencia de artrosis en la articulación, lo que ayuda a planificar el tratamiento.
Tratamiento: El objetivo es aliviar el dolor y prevenir la progresión de la deformidad.
- Tratamiento Conservador:
- Calzado adecuado: Usar zapatos amplios, cómodos, con buen soporte y evitar tacones altos y puntas estrechas.
- Protectores de juanetes: Almohadillas que protegen la prominencia del roce.
- Separadores de dedos: Para realinear el dedo gordo.
- Plantillas ortopédicas: Pueden ayudar a mejorar la biomecánica del pie.
- Medicamentos: Analgésicos y antiinflamatorios para el dolor.
- Fisioterapia: Para aliviar el dolor, mejorar la flexibilidad del pie y fortalecer los músculos.
- Tratamiento Quirúrgico: Se considera cuando el dolor es persistente y limita significativamente la calidad de vida, a pesar del tratamiento conservador. Existen diversas técnicas quirúrgicas (osteotomías, artrodesis, etc.) que buscan realinear los huesos y corregir la deformidad. La elección de la técnica dependerá del grado de deformidad y de las características individuales del paciente.
¿Listo para cuidar tu salud?
Agenda tu cita hoy y recibe atención médica de clase mundial con tecnología de vanguardia y profesionales altamente capacitados.
Llámanos
+505 2252 4048
Escríbenos
info@orthospinecenter.com